Diagnostika tyreopatií a primárnej hyperparatyreózy
Ochorení štítnej žľazy a príštitných teliesok ako keby v poslednej dobe pribúdalo. Aj u relatívne zdravých jedincov odborným endokrinologickým (tyreologickým) vyšetrením môžeme odhaliť patologický nález na štítnej žľaze – odhaľujeme už subklinické formy ochorení, čo nám umožňuje čoraz lepšia technika (sonografické prístroje, laboratórne parametre...). V bežnej praxi je preto potrebné na tieto ochorenia myslieť aj vtedy, keď nie sú zvýraznené klinické ich prejavy.
Štítna žľaza
Všeobecne možno rozdeliť ochorenia štítnej žľazy (tyreopatie) na dve základné skupiny a to podľa zmien funkčných alebo morfologických. Istou mierou zvláštnou skupinou sú zmeny zápalové, ktoré sa prelínajú do oboch skupín.
Funkčné zmeny
K zisteniu poruchy funkcie štítnej žľazy má nezastupiteľné miesto stanovenie laboratórnych parametrov – diagnostika sa opiera o stanovenie nielen hormónov hypopfyzárno-tyreoideálnej osi (TSH, fT4, fT3), ale aj o stanovenie protilátok (proti peroxidáze - ATPO, proti tyreoglobulínu – ATG, proti TSH receptoru - ATR). Hrubou orientáciou môže byť aj stanovenie cholesterolu, aj keď jeho interpretácia je v zmysle tyreopatie obtiažna nakoľko zmenu lipidov spôsobuje nespočetné množstvo iných agens.
Hypotyreóza. Príčina vzniku je rôzna - najčastejšie sa jedná o primárnu hypotyreózu na autoimúnnom podklade (DLT), menej často hypotrofia štítnej žľazy, stav po subakútnom zápale a nesmieme zabúdať ani na iatrogénne navodenú hypotyreózu po strumektómii. K diagnóze okrem základného vyšetrenia (anamnéza, fyzikálne vyšetrenie ) dospejeme stanovením TSH (zvýšené), fT4 (normálne alebo znížené) a protilátok (ATPO pozitívne ak sa jedná o DLT). Cholesterol je zvýšený. Pomocou nám môže byť ultrasonografia (USG), ktorá posúdi veľkosť a štrukturálne zmeny typické pre niektoré tyreopatie (viď nižšie). Pri rozvinutých hypotyreózach ďalším pomocným vyšetrením môže byť EKG (bradykardia) alebo reflex achillovej šľachy (RAŠ – predlžený)
Hypertyreóza.Etiologické agens je taktiež rôzne - najčastejšie sú to hypertyreózy (tyreotoxikózy) na autoimúnnom podklade (morbus Graves – Basedowi, hashitoxikóza), menej často sú to toxické adenómy, prvá fáza subakútnej tyreoiditídy a ako u hypotyreózy nesmieme zabúdať ani na iatrogénne navodenie hyperfunkčného stavu v zmysle nadmerného užívania dávky tyreoideálnych hormónov. Diagnózu opätovné okrem základného vyšetrenia (anamnéza, fyzikálne vyšetrenie) zistíme stanovením TSH (znížené, resp. potlačené), fT4 ( zvýšené) a protilátok (ATG, ATPO pozitívne ak sa jedná o autoimúnnú etiológiu, ATR pozitívne pri morbus Graves -Basedowi). Cholesterol je zvyčajne nízky. Pomocou je znova USG, ktorá posúdi veľkosť a štrukturálne zmeny, rozlíši difúznu hypefunkčnú tyreopátiu od nodóznej (adenomatóznej) hypertyreózy. Pri rozvinutých hypertyreózach prínosom môže byť EKG (tachykardia) alebo RAŠ (skrátený). Kedysi hojne používané scintigrafické vyšetrenie (ktoré až na 2-3 výnimky takmer úplné vytlačilo USG) je indikované vtedy, ak zistíme hypertyreózy a podľa USG nodozity v štítnej žľaze so zmenami typickými pre autoimúnné postihnutie – vtedy scintigrafia rozlíši, či sa jedná o toxický adenóm („horúci“ uzol) alebo o hyperfukciu okolitého parenchýmu („studený“ uzol).
Morfologické zmeny
Na rozdiel od funkčných tyreopatií nám k diagnostike morfologických zmien laboratórne parametre nepomôžu. Nezastupiteľné miesto tu však hrá ultrasonografické vyšetrenie, ktorým môžeme posúdiť veľkosť a tvar (volumetria), štruktúru parenchýmu (echogeónita, textúra – dôležité pre posúdenie autoimúnných zmien), ložiskové zmeny (uzly, pseudocysty ...). V prípade uzlových zmien doplní informáciu o štruktúre a funkčnosti nodusov (resp. o ich povahe v zmysle malignity) perkutánna aspiračná biopsia (PAB), ktorá následným cytologickým vyšetrením náteru môže rozlíšiť benígne a malígne bunky, ale aj zápalové zmeny. CT a MR vyšetrenie nemajú lepšiu rozlišovaciu schopnosť než USG, preto sú k vyšetreniu tyreopatií nevhodné. Scintigrafické vyšetrenie (kedysi hojne používané) je indikované len v 3 prípadoch – 1. hyperfukčná nodózna struma (viď vyššie), 2. u stavov po totálnej strumektómii pre neopláziu (ak chceme nájsť možné reziduum, alebo MTS v LU), 3. ak hľadáme ektopicky uložené tkanivo štítnej žľazy (napr. sublinguálnu strumu).
Volumetria. Jednou z morfologických zmien je zmena veľkosti štítnej žľazy. Zväčšenú štítnu žľazu nazývame strumou (a teda nie vždy je správny diagnostický záver, keď hovoríme o strume pri každej tyreopatii) - u mužov považujeme hornú hranicu normálneho objemu 20 ml, u žien 16 ml. Podľa rôznej etiológie rozoznávame difúznu normechogénnu strumu (bez podstatných echoštrukturálnych zmien na USG), difúznu hypoechogénnu strumu s rozlične hrubou textúrou (pri autoimunitnom postihnutí na podklade DLT) a difúznu basedowskú struma (typická pre hypertyreózu pri morbus Graves – Basedowi). Ak je v parenchýme zväčšenej štítnej žľazy prítomný uzol, hovoríme o nodóznej strume. Naopak z rôznych dôvodov môže dochádzať aj k zmenšovaniu objemu, kedy hovoríme o hypotrofii (pod 4 ml) resp. atrofii štítnej žľazy (napr. pri atrofickom variante DLT). Nesmieme zabudnúť ani na stavy po operácii strumy, kedy po subtotálnej strumektómii môžeme nájsť rôzne veľké rezíduá (pri totálnej strumektómii nie je USG viditeľný žiadny parenchým štítnej žľazy). 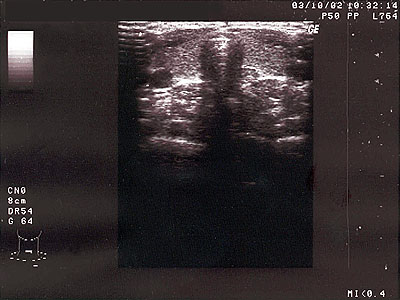
Obr. 1 Normálny nález 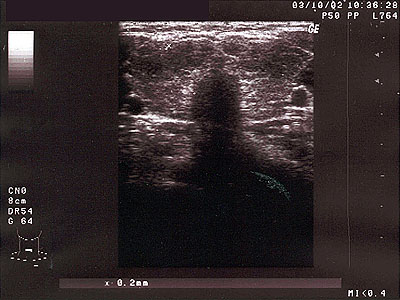
Obr. 2 Difúzna struma s DLT 1 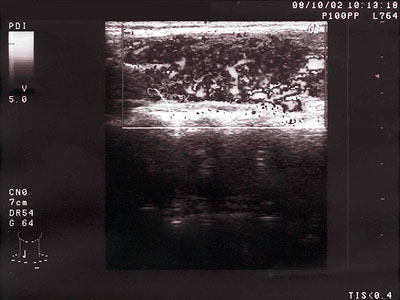
Obr. 3 Tyreotoxikoza s hypervaskularizovaným parenchýmom 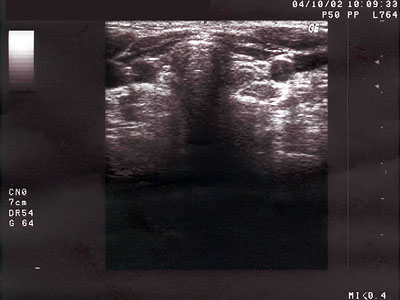
Obr. 4 Stav po totálnej strumektomii
Pseudocysty. Takmer všetky, resp. všetky kavity popisované bežne a cysty alebo cystoidy pri rutinnom vyšetrení USG sú vlastne pseudocystami, pretože nie sú pravými cystami v patofyziologickom slova zmysle (nemajú vlastnú výstelku). Správne teda by sa malo v popise vždy používať slovo pseudocysta. Sú častým nálezom, niekedy náhodným – pre klinickú prax však nemajú valný význam. Výnimkou sú posthemoragické pseudocyty, ktoré môžu dosahovať veľkých rozmerov (klinicky pacient udáva objavenie sa „hrče na krku“ behom krátkej chvíle) – v tom prípade pristupujeme k evakuačnej punkcii, resp. pri opakovanom naplnení takejto pseudocysty aj k operačnému zákroku. 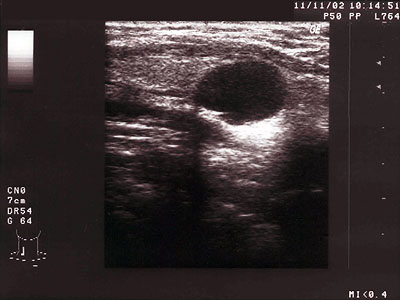
Obr. 5 Pseudocysta
Nodusy (uzlové zmeny). Ložiskové uzlové zmeny sa môžu, ale vôbec nemusia klinicky prejaviť, preto je široké spektrum možných príznakov, ktoré nás môžu viesť k podozreniu na nodóznu strumu. Pri uzlových zmenách väčších rozmerov sú to najčastejšie pocity zavadzania a tlaku v oblasti krku, zhoršenie prehĺtania alebo dýchania, objavenie sa chrápania, ... Pri nodusoch v nezväčšenej štítnej žľaze je asymptomatický priebeh a často nález takéhoto uzla je vecou náhody či preventívnej prehliadky. Laboratórne ukazatele sú rôzne, podľa hormonálnej aktivity ložísk, môže byť hypotyreóza, euthyreóza ale aj hypertyreoza (toxický adenóm) – väčšinou je stav hormonálne normofunkčný. Nezastupiteľné miesto v diagnostike ma už spomínaná ultrasonografia (USG), bez ktorej si v dnešnej dobe neporadíme. Podľa echoštrukturálnych zmien (echogenita, textúra, vaskularizácia, ohraničenie uzlov, posúdenie útlakového syndrómu, prítomnosť zväčšených regionálnych uzlín) môžeme s veľkou pravdepodobnosťou posúdiť etiológiu uzlov v zmysle benígneho nálezu či neoplázie. V prípade benígneho nálezu posudzujeme veľkosť ložiskových zmien (nad 30 mm uvažujeme o operačnom riešení), početnosť ložísk, útlak na okolité štruktúry (deviácia trachey – tu nám pomôže aj röntgen hornej hrudnej apertúry), rastovú tendenciu (podľa rozmerov uzlov s časovým odstupom) – vďaka komplexnému obrazu sa môžeme vyjadriť k liečebnému postupu v zmysle konzervatívneho (blokačnej) alebo operačného riešenia. Pri podozrení na neopláziu (napr. pri náleze hypoechogénneho uzla, nezreteľné demarkovaného, s hrubou textúrou, prítomnými hyperreflexnými krátkymi prúžkami , so zvýšenou vaskularizáciou, s prípadným nálezom zväčšenej regionálnej LU) indikujeme PAB, následne podľa cytológie pri potvrdení pozitívneho nálezu odporučíme tyreoidektómiu (prípadne s odstránením bloku LU) s ďalším doliečením podľa typu karcinómu (radiojód NaJ 131, aktinoterapia, chemoterapia...). V súvislosti s neopláziami treba spomenúť stanovenie tyreoglobulínu – tento má zmysle stanoviť až po operačnom vyriešení problému (keďže funguje ako marker možnej recidívy základného procesu), nemá diagnostickú výpovednú hodnotu ako ukazateľ malignity pri nodóznej strume !! Pri kombinácii hypertyreózy s nálezom nodóznej strumy je potrebné doplniť scintigafiu, ako bolo spomínané vyššie. 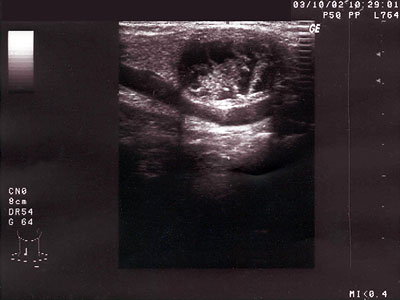
Obr. 6 Uzol komplexnej struktúry 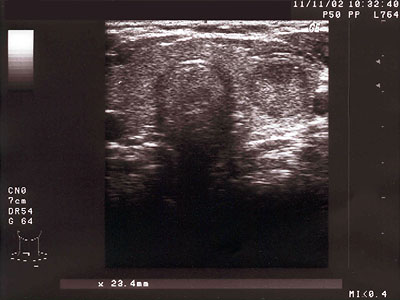
Obr. 7 Uzol znízenej echogenity
Zápalové zmeny
Sú častejšie, než sa v nedávnej minulosti myslelo – najmä asymptomatické a subklinické formy chronickej difúznej lymfocytárnej tyreoiditídy (DLT), ktorá sa v priebehu života nemusí prejaviť klinicky vôbec a nález zvýšených protilátok či zmien echoštruktúry štítnožľazového parenchýmu je viac-menej nálezom náhodným. Ochorením trpia viac ženy (ako aj ostatnými tyreopatiami) a častá je dedičná previazanosť (veľakrát sa liečia celé rodiny a pokolenia).
Chronická difúzna lymfocytárna tyreoiditída (DLT). Príčinou je porucha imunity (autoimunita) v zmysle produkcie protilátok proti štítnej žľaze (proti peroxidáze, proti tyreoglobulínu), ktoré ničia parenchým štítnej žľazy a tým môžu spôsobiť hypofunkciu. Štítna žľaza sa bráni vzniku hypotyreózy postupným zväčšovaní objemu a tak môže dôjsť k vzniku difúznej autoimúnnej strumy. V klinickej praxi je spektrum možného prejavenia sa DLT veľmi pestré – od asymptomatického priebehu až po výrazné poruchy funkcie či nález morfologických zmien. Liečba DLT je vždy doživotná s nutnosťou sledovania hormonálneho statusu v polročných až ročných intervalov z dôvodu možného zhoršovania funkcie a tým potrebou úpravy (zvýšenia) dávky substitučnej liečby.
Subakútna tyreoiditída. Etiológia zatiaľ nie je úplné doriešená, jednou z možností je vírusový pôvod. Dôležite však je, že tento zápal je typický svojou klinikou, prejavmi hormonálnych zmien a USG obrazom. Často začiatkom všetkého je banálna infekcia (KHCD), následne po 2-3 týždňoch nastúpi bolestivosť v oblasti krku (štítnej žľazy) migrujúceho charakteru, subfebrílie, v laboratórnom obraze vysoká sedimentácia. Ak sa na ochorenie myslí diagnostika je potvrdená USG vyšetrením, kedy nájdeme plazivé hypoechogénne ložiská s plynulým prechodom do okolitého normálneho parenchýmu štítnej žľazy - na dotyk sondou v týchto miestach je algická reakcia. Hormonálne nachádzame hypertyreózu (zvýšené fT4, potlačené TSH), ktorú však neliečime tyreostatikami (je z rozpadu buniek) – stav riešime len symptomaticky betablokátormi. Postupom času pri ústupe zápalu zachytíme prechod do hypotyreózy, kedy je nutná substitučná liečba (zväčša taktiež doživotná). Celý proces je dlhodobý, môže trvať niekoľko mesiacov. V prípade diagnostických rozpakov môžeme vyšetrenie doplniť o PAB, kde je typický nález mnohojadrových buniek v cytologickom nátere.
Akútna tyreoiditída.Je to vzácny typ zápalu, bakteriálneho (prípadne TBC) pôvodu. Vzniká zanesením baktérii do parenchýmu štítnej žľazy (úraz, septické stavy, ...). V dlhodobej praxi nášho ústavu (NEDU Ľubochňa) sme sa s touto variantnou zatiaľ nestretli.
Primárna hyperparatyreóza
K možnej diagnóze primárnej hyperparatyreózy (HP) nás nasmeruje hyperkalciémia, ktorá môže byť len hranične vyššia ale aj výrazne vysoká. Často je nález hyperkalciemie náhodným nálezom, ale môžu byť prítomné príznaky, ktoré nás navedú cielene k úvahe o prítomnosti HP – napríklad nález nefrolitiázy, alebo osteoporóza. Stanovením hypofosfatémie, hyperkalciúrie a hlavne zvýšeného intaktného parathormónu (iPTH) máme diagnostiku HP dokončenú. Zdá sa, že je to diagnostika veľmi jednoduchá. Problém je v tom, že nie vždy máme možnosť stanovenia iPTH. Okrem toho treba myslieť aj na malignitu, ktorá sa môže prejaviť taktiež hyperkalciémiou (neoplázia tvorí tzv. Parathormone related Peptide – PTH-rP, ktorý je takmer identický s PTH, ďalším faktorom podieľajúcim sa na hyperkalciémii sú kostné osteolytické metastázy). Bezpečným odstránením pochybností a potvrdením správnosti diagnostiky je lokalizácia zdroja HP – podľa veľkých súborov sa v literatúre udáva ako najčastejšia príčina HP solitárny adenóm príštitného telieska (80-86%), nasleduje primárna hyperplázia, len zriedkavo mnohopočetný adenóm (často ako súčasť MEN I a II) a ozaj vzácne karcinóm.
V súčasnosti prvým krokom k určeniu zdroja HP by malo byť sonografické vyšetrenie oblasti krku. Moderné vysokocitlivé sonografické prístroje dokážu lokalizovať adenóm príštitného telieska u väčšiny HP, ak je jeho lokalizácia typická a za podmienky, že vyšetrenie e prevádza skúsený a erudovaný odborník. Percento úspešnosti lokalizácie adenómu v korelácii s operovanými HP sa pohybuje od 65 do 86 %. O sonografii sa dá s určitosťou povedať, že je metódou voľby v lokalizačnej diagnostike HP vzhľadom k svojej vysokej špecificite a senzitivite. Pri neúspechu sonografickej metódy v zmysle lokalizácie by malo nasledovať scintigrafické vyšetrenie (Tc-MIBI, včasná a pozdná fáza), ktoré zvýšenou akumuláciou rádiofarmaka v adenóme príštitneho telieska môže ukázať jeho uloženie. Toto vyšetrenie je však časovo aj finančne náročnejšie, má však nespornú výhodu pri ektopickej lokalizácii adenómu (najmä v mediastíne, kde sonografiou neuspejeme). Diagnostický prínos CT alebo MR je malý, jeho použitie by malo byť vyčlenené na prípady neúspechu predošlých zobrazovacích metód alebo pri nejednoznačnom náleze (pri suspektnej lokalizácii adenómu v mediastíne) – aj v tomto prípade nemožno očakávať pozitívny prínos, keďže záchytnosť sa pohybuje do 20 – 25 %. Ak sa nám nepodarí ani jednou uvedenou metódou zistiť zdroj HP, konečné slovo má chirurg, ktorý môže lokalizovať adenóm priamo pri chirurgickom výkone. 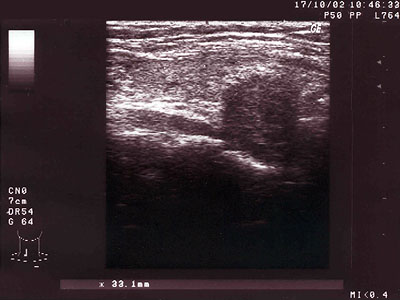
Obr. 8 Adenóm prištítneho telieska 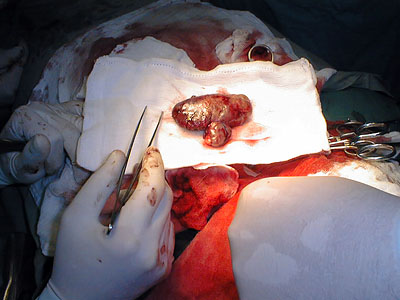
Obr. 9 Adenóm PT
Záverom je potrebné zdôrazniť skutočnosť, že v modernej endokrinológii, respektíve tyreológii sa nezaobídeme bez ultrasonografického vyšetrenia, ktoré je nepostrádateľné v diagnostike morfologických zmien štítnej žľazy ako aj v lokalizácii adenómov príštitných teliesok. K posúdeniu funkcie štítnej žľazy je potrebné stanovenie hormonálnych parametrov, ale v rámci diagnostického procesu je dôležité stanoviť aj autoprotilátky, ktoré veľakrát odhalia asymptomatickú DLT a vedia napovedať o prognóze ochorenia. Je potrebné myslieť na možnosť tyreopatie alebo hyperparatyreózy, aj keď nie je ochorenie na prvý pohľad viditeľné.