Princípy podávania inzulínu inzulínovou pumpou
Intenzívna glykemická kontrola prináša pre dlhodobú prognózu pacienta nepochybný a opakovane potvrdený benefit. Ten spočíva v redukcii rizika vzniku a rozvoja chronických komplikácií (v priemere o viac ako 50%) a zlepšení celkovej prognózy a kvality života.
Dosiahnuť a najmä udržať kritériá intenzívnej glykemickej kontroly však nie je jednoduché.
U pacientov s diabetes mellitus 1. typu (DM-1) liečených inzulínom podávaným pomocou inzulínového pera (resp. inzulínových striekačiek) je tento cieľ limitovaný častejším výskytom hypoglykémií a „rezistentnými“ bežným spôsobom obvykle neriešiteľnými hyperglykémiami.
Najčastejšími problémovými obdobiami pri základných intenzívnych inzulínových režimoch (obr.2 b, c, d) sú: hyperglykémia ráno nalačno (ako výraz dawn fenoménu) a po raňajkách čo je zároveň aj najčastejšie zisťovaná hyperglykémia počas dňa, denné hypoglykémie (ako dôsledok nadmernej citlivosti organizmu na fyzickú záťaž a na minimálne zmeny dávky inzulínu) a hypoglykémie po polnoci ako prejav znížených požiadaviek organizmu na inzulín v tomto období. U niektorých pacientov problémové býva aj obdobie pred večerou a po večeri., ktoré sa prejavuje hyperglykémiami v tomto období Naopak, obdobie okolo obeda, po obede a pred spaním býva menej problematické a relatívne stabilné (obr.1). Tieto skúsenosti poukazujú aj na obdobia dňa, v ktorých je meranie glykémie najúčelnejšie a teda by malo byť robené relatívne častejšie. 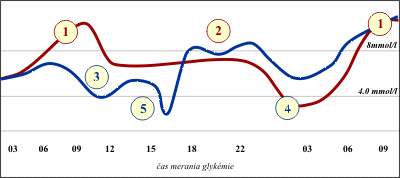
Obr. 1 Najčastejšie problémové obdobia kompenzácie počas dňa pri základných inzulínových režimoch a ich hlavné príčiny
1) vzostup glykémie ráno nalačno a po raňajkách (ako dôsledok akcentovaného dawn fenoménu a nedostatočne dlhého účinok nočného bazálneho inzulínu), 2) vzostup glykémie pred večerou a po večeri (ako dôsledok nedostatočne dlhého účinku ranného bazálneho inzulínu), 3) denné hypoglykémie (pri zvýšenej citlivosti organizmu na fyzickú záťaž a minimálne zmeny dávky inzulínu), 4) nočné hypoglykémie (nadmerný účinok večerného bazálneho inzulínu v období po polnoci) doprevádzané kontraregulačnou hyperglykémiou ráno nalačno, 5) Skryté vmedzerené hypoglykémie (vyskytujú sa mimo obdobia bežného selfmonitoringu), vedúce ku kontraregulačným hyperglykémiám (ako dôsledok preinzulínovanie,či variabiliy vstrebávania inzulínu).
Príčiny problémových období glykemickej kompenzácie pri základných inzulínových režimoch
Ak odhliadneme od základnej, síce riešiteľnej napriek tomu však často ťažko dosiahnuteľnej požiadavky, ktorou je spolupráca pacienta, hlavnými faktormi, ktoré limitujú dosiahnutie intenzívnych kritérií glykemickej kontroly sú:
1) skutočnosť že sekrécia inzulínu a citlivosť tkanív na inzulín sa v priebehu dňa menia (fyziologický diurnálny rytmus) a reagujú na viacero faktorov. Dynamika účinku dostupných inzulínových prípravkov - bazálnych ako aj prandiálnych - nedokáže tieto potreby adekvátne substituovať (Obr.2).
2) farmakokinetické nedostatky dostupných inzulínových prípravkov (dynamika účinku, variabilita absorpcie, podávanie formou dép, preinzulínovanie a pod.) čo vedie k vnútrodenným ako aj medzidenným osciláciám glykémií.
Príčinou hyper / hypoglykémií však môže byť aj atypická dynamika citlivosti na inzulín a potreby inzulínu (posunutá "doprava" alebo "doľava" ), podobne ako aj atypická dynamika účinku inzulínu (oneskorený alebo urýchlený začiatok účinku inzulínu).
K riešeniu mnohých prípadov prispel vývoj prandiálnych (lispro - Humalog, aspart - Novorapid) ako aj bazálnych (glargine - Lantus, detemir - Novobasal) analógov inzulínu a ich zavedenie do praxe čo umožnilo využívanie tzv. špeciálnych inzulínových režimov (obr.2 c, d, e,). U mnohých pacientov sú však vyššie uvedené faktory problémových období akcentované do tej miery, že predstavujú zásadnú prekážku dosiahnutia nielen intenzívnej ale aj uspokojivej kompenzácie. Inými slovami sú príčinou výraznej lability glykémií, ktorá sa nedá riešiť klasickým depotným podávaním inzulínu.
U mnohých pacientov je jediným riešením podávanie inzulínu pomocou inzulínovej pumpy, čo umožňuje „vymodelovanie“ aktuálnej časovej substitúcie inzulínu u konkrétneho pacienta. Liečba pomocou inzulínovej pumpy v súčasnosti predstavuje najdokonalejší spôsob podávanie inzulínu.
Výhody podávania inzulínu pomocou inzulínovej pumpy (IP).
Keďže pre bazálnu aj prandiálnu substitúciu sa používa iba jeden druh inzulínu (najčastejšie krátkoúčinkujúci analóg inzulínu) a podáva sa v nízkych opakovaných dávkach nedochádza k jeho akumulácii v s.c. depách. Dosahuje sa tak pravidelnejšie (reprodukovateľnejšie) vstrebávanie a znižuje sa aj riziko nežiadúcej mobilizácie inzulínu počas pohybu (napr. pri vysokej citlivosti tkanív na fyzickú aktivitu). K pravidelnosti vstrebávania inzulínu a redukcii medzidenných fluktuácií glykémie prispieva aj aplikácia len do jednej oblasti tela (brucho), čo zamedzuje interregionálnym rozdielom absorpcie.
Ďalšou výhodou je, že vďaka programovateľnosti podávania inzulínu (nezávislý 24 hodinový režim s úpravami o 0.1 U) je možné dosiahnuť fyziologickejší spôsob podávania inzulínu resp. podávanie inzulínu vymodelovať podľa požiadaviek organizmu konkrétneho pacienta. K fyziologickejšiemu* podávaniu prispieva aj možnosť nezávislého upravovania bazálnej a prandiálnej substitúcie. Napokon, časový priebeh a dávku inzulínu je možné pohotovo upravovať (napr. podľa intenzity fyzickej aktivity pacienta) a to bez toho aby sme narušili základný režim a vniesli doň chaos. Tieto výhody sa odrážajú nielen v lepšej glykemickej kontrole čo zlepšuje medicínsku prognózu, ale umožňujú aj väčšiu flexibilitu pacienta - volnejší životný štýl a možnosť zladenia požiadaviek ochorenia s väčšinou povolaní vrátane manažérskych pozícií a vrcholového športu.
* s.c. podávanie inzulínu nikdy nie je nikdy fyziologické, obchádza sa totiž prirodzená cesta inzulínu. Pumpa však lepšie napodobňuje dynamiku uvoľňovania inzulínu.
Indikácie pre podávanie inzulínu pomocou inzulínovej pumpy sú viaceré. Najčastejšou indikáciou je častý výskyt hypoglykémií v priebehu dňa s rozvojom syndrómu neuvedomovania si hypoglykémie (obvykle ako dôsledok nadmernej metabolickej citlivosti na fyzickú aktivitu) a rezistentný dawn fenomén prejavujúci sa prudkým vzostupom glykémie ráno pred raňajkami (a po raňajkách), ďalej sú to nočné hypoglykémie a rezistentné hyperglykémie pred večerou, ktoré sa nedarí vyriešiť ani obedným prídavkom NPH inzulínu (obr. 2e, tab.1).
Pre liečbu IP sa rozhodujeme obzvlášť promptne v situácii ak ide o tehotnú ženu alebo ženu pripravujúcu sa na materstvo. Rozhodnejší sme aj pri predčasnom výskyte a rýchlej progresii diabetických komplikácií a u pacientov s náročným pracovným režimom vyžadujúcim vysoký stupeň flexibility.
Absolútne kontraindikácie podávania inzulínu inzulínovou pumpou nie sú známe. Za relatívne kontraindikácie považujeme najmä medzery v spolupráci pacienta (nedostatky v edukácii, odmietanie intenzívneho selfmonitoringu, nevedomosť a neochota kalkulácie dávok jedla , sklony k sebapoškodzovaniu, mentálna zaostalosť ktorú nie je možné korigovať pomocou druhej osoby a technická neschopnosť.). Relatívnou kontraindikáciou sú aj prípady keď dôvodom neuspokojivej kompenzácie je iná príčina ako nedostatky v dynamike účinku a vstrebávania inzulínu. Takými sú poruchy trávenia, zápalové ochorenia, endokrinopatie a pod., keď treba riešiť najskôr základné ochorenie. Napokon relatívnu kontraindikáciu predstavujú aj psychologické problémy (strach, hanba z ochorenia) a najmä závažnejšie psychiatrické ochorenie, ktoré nie je pod kontrolou ale aj situácia keď nie sú zabezpečené pravidelné lekárske kontroly a technická asistencia.
| 1) Hypoglykémie | (najčastejšia a najefektnejšia indikácia)
|
| 2) Hyperglykémie |
|
| 3) Gravidita |
|
| 4) Predkoncepčná príprava |
|
| 5) Komplikácie diabetes mellitus |
|
| 6) Zvláštny pracovný režim vyžadujúci vysokú flexibilitu |
|
Tab. 1 Indikácie liečby podávania inzulínu pomocou inzulínovej pumpy
Predpokladom úspešnosti podávania inzulínu pomocou IP je:
1) správna indikácia (selekcia vhodných kandidátov, vylúčenie inak riešiteľných situácií a vylúčenie situácií, ktoré liečba IP nevyrieši,
2) spolupráca, motivácia a schopnosti pacienta (potrebné je absolvovanie a osvojenie si zásad edukácie - najlepšie ústavné),
3) odskúšanie efektu liečby servisnou IP, čo musí viesť k vyriešeniu problému,
4) zabezpečenie pravidelných kontrol (optimálne 4x za rok) diabetológom sa skúsenosťami s liečbou pomocou IP a
5) zabezpečenie technickej asistencie.
Postup pri nastavovaní na inzulínovú pumpu možno rozdeliť do troch krokov:
1) iniciálne predprogramovanie režimu substitúcie,
2) pripojenie inzulínovej pumpy pacientovi,
3) doladenie iniciálneho režimu.
Za predpokladu že dovtedy používaný režim vychádzal z fyziologických požiadaviek a bol správne zostavený (pozri článok Zásady liečby inzulínom u pacientov s DM-1) potom pri iniciálnom predprogramovaní bazálneho režimu vychádzame z celkovej dávky bazálneho inzulínu podávanej predtým inzulínovým perom. Túto dávku obvykle redukujeme o 20-25%* a prerozdelíme ju do 24 hodinových dávok podľa predpokladanej fyziologickej potreby (obr.3). Dávky prandiálnych bolusov v úvode nastavovania buď nemeníme alebo ich redukujeme asi o 10%. Ak medzi jednotlivými dávkami boli väčšie disproporcie, prerozdelíme ich do troch obdobných dávok. Na bazálny režim obvykle pripadne asi 40% a na prandiálne bolusy asi 3 x 20%.
Po napojení pumpy pacientovi jednotlivé dávky inzulínu postupne jemne dolaďujeme. Vychádzame z intenzívneho monitorovania glykémií (8 bodový profil) a to vždy z dvoch profilov - dvoch nadväzujúcich dní, aby sme si problémové obdobia potvrdili. Pokiaľ sa objaví sklon k hypoglykémiám je potrebné upraviť najskôr tieto obdobia (odstránenie hypoglykémií je vždy prvoradou požiadavkou skompenzovania pacienta a preto je po hypoglykémiách potrebné vždy aktívne pátrať).
Jednotlivé dávky bazálneho režimu upravujeme v krokoch po ± 0.1 U/hod a to najmä podľa glykémie nalačno, pred obedom, pred večerou a nad ránom. Princípom úpravy bazálnej substitúcie je, že problémové obdobie riešime úpravou dávky inzulínu už dve hodiny pred problémovým obdobím. Napríklad, ak pred večerou (18.00 hod.) dochádza k vzostupu glykémie zvýšime podávanie inzulínu o 0.1 U/hod. už od 16.00 hod. Súvisí to s kinetikou účinku inzulínu. Prandiálne bolusy upravujeme podľa postprandiálnych glykémií (dve hodiny po jedle) o 0.5 - 1.0 U.
Dolaďovanie dávok môže trvať rôzne dlho (dni až týždne) pričom po iniciálnom vystabilizovaní glykémií (najmä nočnej potreby) počas hospitalizácie je v úpravách možné ďalej pokračovať v domácich podmienkach. Počas nastavovania je možné naprogramovať viacero bazálnych režimov podľa rôznych podmienok (napr. obdobie pracovného týždňa, režim počas voľných dní, tréningový režim u športovca a pod.).
* Pri podávaní inzulínu IP bazálna potreba inzulínu klesá v priemere o 30% a dávka na prandiálne bolusy asi o 10%. Celková denná dávka klesá asi o 20%.
Nastavovanie na pumpu vždy začíname pomocou tzv. servisnej pumpy. Ak sa potvrdí že problémové obdobia u konkrétneho pacienta sa týmto spôsobom vyrieši, podáva sa žiadosť na príslušnú poisťovňu o schválenie a pridelenie inzulínovej pumpy. Po jej obdržaní sa servisná pumpa nahradí vlastnou pumpou s využitím vytitrovaných režimov podávania inzulínu.
Podávanie inzulínu pumpou prináša jednoznačné zlepšenie glykemickej kontroly.
Dosahuje sa najmä:
1) výrazný pokles frekvencie hypoglykémií, obzvlášť ťažkých a to nielen počas noci ale aj počas dňa, obzvlášť ak pacient predtým veľmi intenzívne reagoval na fyzickú záťaž či minimálne úpravy dávok inzulínu,
2) zlepšenie vnímania hypoglykémií,
3) významné zníženie vnútrodenných oscilácií glykémií,
4) významné zníženie medzidennej variability glykémií,
5) pokles frekvencie klinicky významných hyperglykémií (> 14 - 17 mmol/l),
6) vyriešenie predtým neriešiteľných situácií (akcentovaný dawn fenomén, hypoglykémie pri fyzickej aktivite).
Subjektívne pacienti uvádzajú väčšiu voľnosť, vyššiu fyzickú výkonnosť a celkovo lepšiu kvalitu života. Ekonomickým ziskom je nižšia spotreba inzulínu (v priemere o 20%), menej hospitalizácií a menej práceneschopností v súvislosti s dekompenzáciou diabetes mellitus.
Keďže inzulínová pumpa je v súčasnosti indikovaná hlavne u pacientov s „labilnou“ kompenzáciou, t.j. s frekventným výskytom hypoglykémií a hyperglykémií, pokles HbA1c obvykle nepresahuje 1-2%. Zdôrazniť totiž treba, že rovnaká hodnota HbA1c napr. 7% môže byť tak výsledkom veľmi dobrej kompenzácie keď glykémie pravidelne oscilujú v úzkom rozmedzí 5.0-8.0 mmol/l ale aj veľmi zlej kompenzácie s frekventným výskytom hypoglykémií a klinicky významných hyperglykémií (< 4.0 mmol/l - > 14.0 mmol/l). Hodnota HbA1c teda nie vždy je dobrým indikátorom kvality kompenzácie ani indikačným kritériom.
Hlavným ziskom liečby pomocou pumpy u týchto pacientov je práve odstránenie nadmerných oscilácií glykémií ktoré majú veľmi nepriaznivé patofyziologické dôsledky pre organizmus, najmä na endotel ciev.
Výraznejší pokles HbA1c je možné očakávať po rozšírení indikácií u pacientov s veľmi dobrou spoluprácou a s uspokojivou kompenzáciou, u ktorých pumpa uľahčí dosiahnutie intenzívnych kritérií. Tieto indikácie sú však zatiaľ limitované ekonomickými možnosťami. 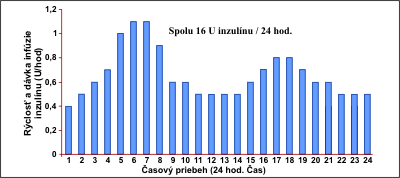
Obr. 2 Porovnanie dynamiky fyziologickej sekrécie inzulínu a dynamiky účinku inzulínu pri rôznych intenzívnych inzulínových režimoch bazál + bolus
Pozn.: Dynamika účinku dostupných inzulínových prípravkov má oproti fyziologickej sekrécii inzulínu viaceré nedostatky. Napr. NPH inzulín podaný večer pred spaním za účelom substitúcie nočnej bazálnej sekrécie dosahuje vrchol účinku okolo 02.00-03.00 hodiny keď sú fyziologické požiadavky na inzulín najnižšie. Následne sa účinok výrazne oslabuje, zatiaľ čo fyziologická potreba inzulínu naopak prudko narastá. Tento nedostatok je často príčinou nočných hypoglykémií a ranných hyperglykémií. Podobne, účinok regular inzulínu používaného za účelom substitúcie prandiálnej sekrécie je v porovnaní s fyziologickou prandiálnou sekréciou oneskorený a predlžený čo môže byť príčinou včasných postprandiálnych hyperglykémií a preprandiálnych hypoglykémií.
NPH = stredne dlho účinkujúci bazálny inzulín (Neutral Protamin Hagedorn), R = prandiálny regular inzulín, kANL = prandiálny krátko a rýchlo účinkujúci analóg inzulínu, Glargine = dllho a vyrovnane účinkujúci bazálny analóg inzulínu, CSII = kontinuálna subkutánna infúzia inzulínu (podávanie inzulínu pomocou inzulínovej pumpy - v pumpe sa používa k ANL). 
Obr. 3 Príklad iniciálneho naprogramovania a rozdelenia bazálnej dávky 16U inzulínu do 24 hodinových dávok podľa očakávanej fyziologickej potreby.
Pozn.: Iniciálne naprogramovanie bazálneho režimu sa následne upravuje podľa glykemických profilov v krokoch po ± 0.1 U/hod. Úpravu začíname vždy dve hodiny pred problémovým obdobím. Napr. : hyperglykémiu o 18.00 hodiny upravujeme zvýšením dávky inzulínu p 0.1 U/hod. už od 16.00 hod. Dôvodom je kinetika účinku rýchloúčinkujúceho analogu (používa sa do pumpy najčastejšie), ktorá dosahuje vrchol 90 min. od podania.